Depuis plusieurs semaines Madagascar affronte une épidémie de peste pulmonaire particulièrement grave qui touche notamment les grands centres urbains d’Antanarivo et de Tamatave. Chaque année, ce sont entre 250 et 500 cas qui sont dénombrés sur l’île. Cette année, l’épidémie survient plus tôt que d’habitude et apparaît en zone urbaine, ce qui accroît le risque de transmission. L’Institut Pasteur de Madagascar est en première ligne, avec le soutien de l’Institut Pasteur à Paris.
A l’origine de l’épidémie
A l’origine de l’épidémie de peste à Madagascar, un patient décédé le 28 août 2017 au cours du voyage qu’il faisait vers la ville de Toamasina(1) d’où il était originaire après être passé par la capitale, Antananarivo. L’alerte épidémique est donnée le 11 septembre, suite au décès d’une personne dans un hôpital d’Antananarivo (source OMS). Dès lors, la riposte s’est organisée afin de répondre à l’urgence de santé publique et endiguer la propagation de l’épidémie. Aux côtés des autorités de santé, l’Institut Pasteur de Madagascar, Centre collaborateur de l’OMS pour la lutte et les recherches sur la peste qui héberge le Laboratoire Central Peste (LCP), joue un rôle majeur dans la production de tests diagnostiques, la confirmation des résultats et la surveillance épidémiologique et bactériologique.
1. Tamatave, en français. Toamasina, en malgache.
Suivez l’analyse des résultats biologiques notifiés à l’Institut Pasteur de Madagascar

L’Institut Pasteur de Madagascar joue un rôle majeur en produisant des tests de diagnostic rapide qui sont mis gratuitement à disposition des hôpitaux et des centres de santé
En quoi l’épidémie de peste 2017 à Madagascar est-elle particulière ?
Pour la deuxième année consécutive, l’épidémie apparaît au mois d’août, ce qui est précoce. Par ailleurs, la majorité des patients présentent une peste pulmonaire, la forme la plus contagieuse et meurtrière. A titre d’exemple, nous avons enregistré, en 2016, 283 cas de peste dont 12% étaient de formes pulmonaires. Enfin l’épidémie est cette année essentiellement concentrée sur des foyers urbains à Toamasina(1) et Antananarivo où la densité de population est importante. C’est en partie ce qui explique sa propagation rapide. Sur le plan bactériologique, nous avons déjà isolé 8 souches de Yersinia pestis. Nos tests montrent qu’elles sont sensibles aux antibiotiques recommandés par le programme national de lutte contre la peste. A présent, nous sommes en contact avec l'Institut Pasteur à Paris qui va nous appuyer pour séquencer ces souches et identifier de possibles différences avec celles qui ont circulé les années précédentes. Nous verrons alors quelles informations on peut éventuellement en tirer.
1. Tamatave, en français. Toamasina, en malgache.
Comment les efforts s’organisent pour contenir cette épidémie ?
La priorité est au diagnostic précoce permettant un traitement immédiat du malade, à son isolement et aux traitements préventifs des personnes contacts. L’Institut Pasteur de Madagascar joue un rôle majeur en produisant des tests de diagnostic rapide qui sont mis gratuitement à disposition des hôpitaux et des centres de santé. Ils permettent de détecter en moins de 30 minutes l’infection directement au chevet des malades. Nous avons à ce jour distribué près de 800 bandelettes diagnostic et nous sommes actuellement en train d’en produire de nouvelles.
Une fois le diagnostic établi, le patient est immédiatement mis sous traitement antibiotique. Il est également fondamental de mener des enquêtes minutieuses afin d'identifier les sujets contacts, c’est à dire toute personne qui est passée a moins de deux mètres du patient 48 heures avant l'apparition des signes cliniques et jusqu'à 48 heures après sa mise sous traitement. Toutes ces personnes doivent également être traitées afin de prévenir la maladie et stopper la chaine de transmission.
Quels paramètres vont permettre de surveiller l’évolution de l’épidémie ?
Pour le moment nous devons suivre les indicateurs de la surveillance épidémiologique, le nombre de nouveaux cas et la létalité. A présent les médecins comme la population sont extrêmement sensibilisés et on peut penser que les diagnostics et traitements vont se faire très rapidement. Une communication s’organise également au sujet des rites funéraires. A Madagascar, les dépouilles mortelles sont parfois manipulées alors que le risque d’infection persiste. De plus les cérémonies funéraires peuvent favoriser les contacts avec des personnes contagieuses et des personnes qui peuvent s’être déplacées de différentes régions de Madagascar favorisant ainsi la propagation de l’épidémie.
En lien avec le Ministère de la Santé publique et avec l’aide d’experts venus de l’Institut Pasteur (Paris), nous allons dans les jours qui viennent démarrer un travail d’analyse des données épidémiologiques qui vont nous permettre de modéliser l’épidémie. Nous aurons alors des indicateurs prédictifs pour mieux appréhender son évolution, par exemple savoir quand on va atteindre le pic épidémique notamment dans les grandes villes. Ces informations permettront aux autorités de santé d’adapter la riposte dans les prochaines semaines.
Des bandelettes pour diagnostiquer la peste en 15 minutes
Des tests rapides produits par l’Institut Pasteur de Madagascar permettent de faire en 15 minutes un diagnostic fiable de la peste sur le lieu même de consultation des patients et de ce fait d’adopter immédiatement les mesures de prise en charge et de prévention adaptées. Issues d’un travail de recherche mené en collaboration avec l’Institut Pasteur à Paris et publié en 2003, ces bandelettes diagnostic détectent la présence d'un antigène spécifique du bacille de la peste, l'antigène F1 à partir de crachats (peste pulmonaire) ou de bubons (peste bubonique). Elles fonctionnent également pour détecter la peste chez le rat. L’Institut Pasteur de Madagascar produit chaque année environ 5000 bandelettes et approvisionne gratuitement les services sanitaires en cas de besoin.


Une collaboration entre les instituts Pasteur de Madagascar et à Paris
- Le diagnostic de la peste
Le diagnostic clinique de la peste se fait en présence des symptômes et d’une notion de voyage en zone d’endémie ou de contact avec un malade de la peste. Après le diagnostic rapide, les échantillons sont acheminés à l’Institut Pasteur de Madagascar, au Laboratoire Central de la Peste. Un second test rapide est effectué suivi d’une PCR qui permet de détecter directement l’ADN de la bactérie.
En octobre 2017, la Cellule d’Intervention Biologique d’Urgence de l’Institut Pasteur (Paris) envoie deux techniciens à l’Institut Pasteur de Madagascar pour renforcer les équipes du laboratoire compte tenu du nombre important de cas à confirmer. Ces techniciens vont également aider à la mise en place de la technique de PCR en temps réel, qui permet d’établir un diagnostic en 6 heures environ, contre 24 heures actuellement.
- Suivre l’évolution de l’épidémie
« Un important travail de détection et de suivi des cas se déroule sur le terrain », commence par rappeler Simon Cauchemez qui dirige l’unité de Modélisation mathématique des maladies infectieuses à l’Institut Pasteur (Paris). Ce travail est complété par une analyse des données, nécessaire pour comprendre ce qui se passe, savoir où sont recensés les cas, s’ils sont sous contrôle, etc. » Deux coéquipiers de l’unité de Simon Cauchemez vont se rendre à Madagascar pour analyser les données recensées sur l’épidémie 2017. « On part aider l’Institut Pasteur de Madagascar à procéder à ces analyses, voir comment utiliser au mieux ces données et décrire l’épidémie, ce qui permettra d’informer la réponse du Gouvernement et de l’OMS. » L’unité met ici à profit son expérience, comme ce fut le cas en Martinique lorsqu’une épidémie de Zika sévissait sur tout le continent américain en 2015-2016 (lire l’article La modélisation pour suivre et anticiper l’épidémie de Zika en Martinique).
La peste, une infection endémique à Madagascar
« La peste est une maladie qui sévit toujours de nos jours en Afrique, Asie et Amérique et fait partie des maladies actuellement ré-émergentes dans le monde », peut-on lire sur la fiche maladie de l’Institut Pasteur (Paris) sur la peste. Près de 50 000 cas humains de peste ont été déclarés à l’Organisation mondiale de la santé (OMS) entre 1990 et 2015 par 26 pays d’Afrique, Asie et Amérique. L’Afrique subsaharienne est actuellement la partie du monde la plus touchée, avec la République Démocratique du Congo, l’Ouganda et surtout Madagascar, pays qui recense le plus de cas humains de peste au monde (entre 250 et 500 cas par an). La peste fait son entrée sur l’île en 1898, à partir du port de Tamatave (Toamasina, en malgache), suite à l’escale d’un bateau venant d’Inde. Maîtrisée dans les années 30, elle persiste néanmoins à bas bruit dans les milieux ruraux avant de réémerger dans les années 1980. Cette zoonose affecte principalement les hautes terres centrales (ou Hauts-Plateaux) à plus de 800 mètres d’altitude, avec des foyers ruraux et un foyer urbain à Antananarivo. Il existe également un foyer urbain côtier à Mahajanga, au nord-ouest de l’île. Sur les Hauts-Plateaux, la saison de la peste humaine s’étend d’octobre à avril, alors que dans la région de Mahajanga, elle court de juillet à novembre. Par ailleurs, la peste circule chez les rats par l’intermédiaire des puces dans des foyers selvatiques.

Si la forme bubonique, la plus courante, est contractée par une piqûre de puce, la forme pulmonaire, bien plus grave, est transmise par voie aérienne : lorsque le bacille atteint les poumons, la transmission s’effectue par l’intermédiaire des gouttelettes de salives émises par le malade lors de la toux. En l’absence d’un traitement précoce et approprié, la peste pulmonaire est systématiquement mortelle en 3 jours.
« La période d’incubation de la forme pulmonaire est très courte, quelques heures à maximum deux jours, explique Anne-Sophie Le Guern, responsable du Centre national de référence Peste et autre yersinioses à l’Institut Pasteur, à Paris. Les patients développent donc les symptômes très vite. En tant que Centre national de référence, nous travaillons à l’Institut Pasteur avec Santé publique France pour voir avec eux dans quelles situations un cas de peste est suspect ou probable. Nous avons aussi mis à jour une fiche d’information pour les SAMU et les soignants de première ligne, en particulier à Mayotte ou à La Réunion, lorsqu’un patient y est reçu à l’hôpital. »
Fiche « radar » de la mission COREB - Peste
NB : Cette fiche est élaborée à la demande de la DGS en cas de recours aux services d’urgence, et hébergée par la Société de Pathologie Infectieuse de langue Française (SPILF). Mission COREB, aussi appelée groupe SPLIF-COREB (Coordination Opérationnelle en Réseau du Risque Épidémique et Biologique).

Fiche maladie sur la peste
Les rercherches sur la peste à l’Institut Pasteur de Madagascar
Des études multidisciplinaires sont menées à l’Institut Pasteur de Madagascar qui visent à avoir une compréhension holistique de la maladie en s’intéressant tout à la fois à la bactérie, la puce vectrice, les rongeurs et l’homme. Elles font donc intervenir en plus de l’unité Peste, les unités d’entomologie, d’immunologie et d’épidémiologie.
Au niveau diagnostic, un projet s’intéresse à la mise au point d’une méthode de détection de Yersinia pestis directement à partir des prélèvements biologiques en utilisant la technique d’amplification LAMP, simple et peu onéreuse. Un autre programme vise à identifier les bactéries résistantes par l’analyse du spectre de molécules volatiles issues du broyage de ces bactéries. Chez l’homme, un projet vise à caractériser la réponse immunitaire de personnes ayant été infectées par la peste sans avoir développé de symptômes.
Un projet est en cours en milieu rural pour comparer l’efficacité de l’épandage d’insecticide, méthode actuelle de référence, face à l’utilisation de boites de Kartman qui associent, dans un même réceptacle, un rodenticide à action lente et un insecticide à action rapide. Cette technique permet à la fois de lutter contre les puces et les rats.
Enfin, d’autres travaux de recherche s’intéressent à la surveillance de la peste, aux zoonoses des rongeurs et à la puce vectrice Xenopsylla cheopis.

Les rercherches sur la peste à l'Institut Pasteur à Paris
Les activités de l’unité de recherche Yersinia sont focalisées sur l’analyse :
- Des mécanismes d’acquisition de facteurs de virulence chez les Yersinia ;
- De la génomique et transcriptomique comparative entre Y. pestis et Y. pseudotuberculosis ;
- Des bases moléculaires de l’exceptionnelle pathogénicité de Y. pestis ;
- Des mécanismes de l’immunité innée et adaptative chez l’hôte ;
- De la résistance aux antibiotiques des Yersinia pathogènes ;
- De l’évolution des Yersinia pathogènes.
L’unité Yersinia développe aussi :
- Un vaccin contre la peste bubonique et pulmonaire. Un candidat vaccin a été breveté en 2014, la prochaine étape consiste à la phase de tests précliniques.
- Une technologie d’imagerie in vivo en temps réel pour suivre la cinétique de développement de Y. pestis chez son hôte.
- Des outils de complémentation et d’expression de gènes in vitro et in vivo.
- Des techniques pour la caractérisation moléculaire des différentes espèces de Yersinia.
L’unité participe activement à la surveillance et au contrôle des Yersinia entéropathogènes à travers ses activités au niveau national (Centre national de référence et réseau national de surveillance) et à la lutte contre la peste au niveau international (Centre collaborateur de l’OMS ou CC-OMS).
La riposte sanitaire
Les autorités sanitaires malgaches organisent la riposte en matière de soins, en lien avec l’OMS et les CDC. Le 6 octobre 2017, l’OMS annonçait avoir fourni a livré 1,2 million de doses d’antibiotiques pour lutter contre la peste à Madagascar. « Si elle est détectée à temps, la peste est une maladie curable, a déclaré le Dr Charlotte Ndiaye, représentante de l’OMS à Madagascar. Nos équipes font en sorte que toutes les personnes à risque aient accès à des moyens de protection et à un traitement. » 244 000 doses supplémentaires sont attendues dans les jours qui suivent.
« Les différents types de médicaments seront utilisés à des fins curatives et prophylactiques. Les doses livrées permettent de traiter jusqu’à 5000 patients et de protéger jusqu’à 100 000 personnes qui pourraient être exposées à la maladie. » La peste bubonique et la peste pulmonaire sont curables si une antibiothérapie courante est administrée précocement. Les antibiotiques peuvent aussi prévenir l’infection chez les personnes qui ont été exposées à la peste.
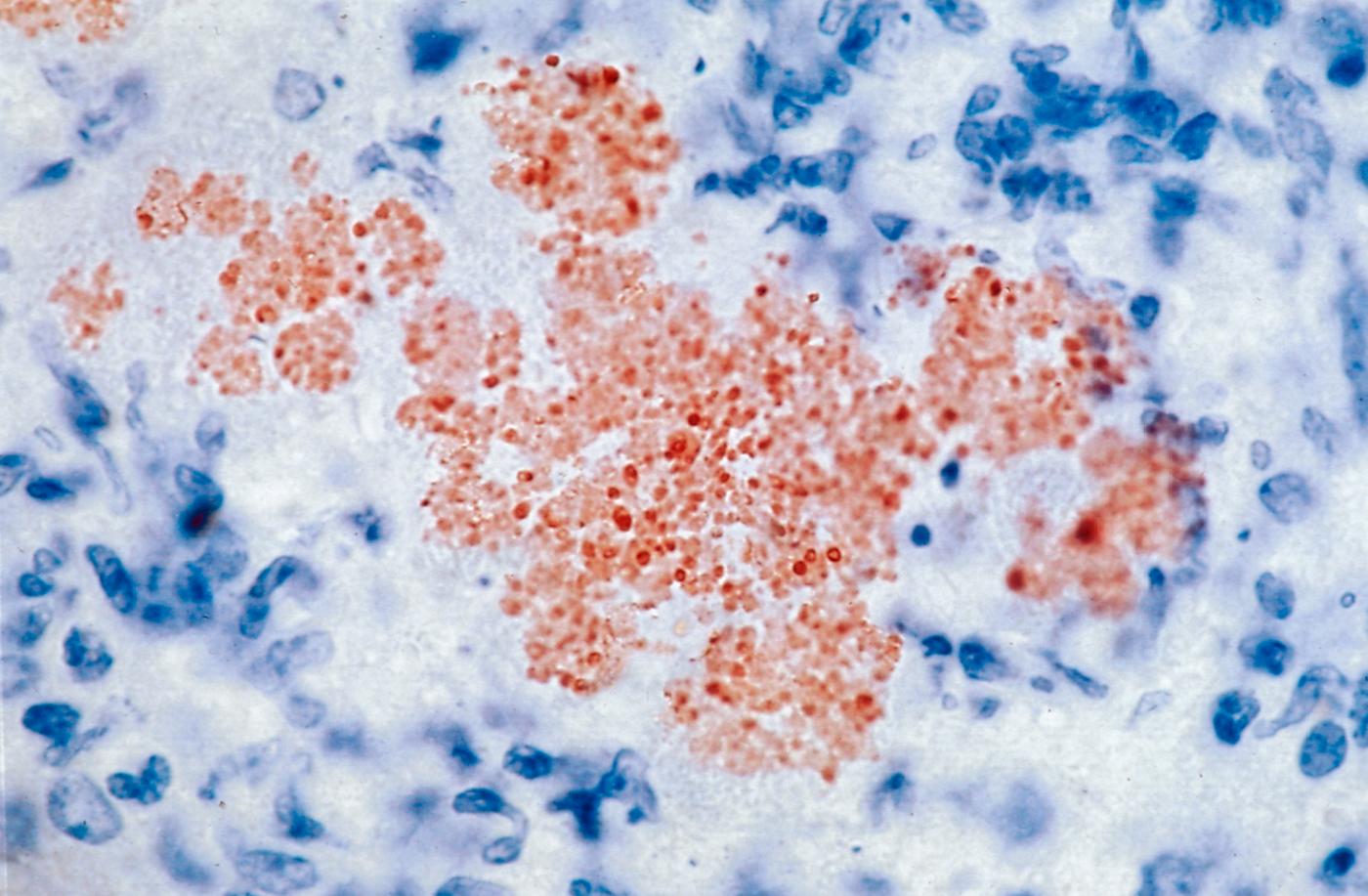
Foie de souris infecté par le bacille de la peste Yersinia pestis. © Institut Pasteur
La peste, une thématique historique à Madagascar
L’histoire de l’Institut Pasteur de Madagascar est fortement liée à l’endémie pesteuse dans la Grande Île. C’est en 1898 année de création de l’institut que les premiers cas de peste émergent à Tamatave. Elle y reste confinée jusqu’en 1921, où elle s’étend à Antananarivo et sur les Hautes Terres Centrales en y provoquant des épidémies sans précédent pendant près de 20 ans (Ratsitorahina M & Al, 2002). L’Administration confie alors à l’Institut Pasteur la lutte contre la peste. De nombreuses recherches se mettent en place et cette thématique n’a dès lors jamais cessé d’être un des axes prioritaires de recherche de l’institut.
En 1932, Georges Girard, directeur de l’Institut Pasteur de Madagascar et Jean Robic, son adjoint, mettent au point le premier vaccin anti-pesteux efficace appelé E.V. La méthode de vaccination, appliquée massivement sur les Hauts Plateaux, donnera dès 1935 des résultats spectaculaires réduisant les cas de peste à moins de 200 par an alors que jusque-là leur nombre variait de 3 500 à 3 600. La peste est maîtrisée même si elle persiste malgré tout à bas bruit. Le vaccin sera largement utilisé y compris dans d'autres pays du monde (Afrique du Sud, Congo Belge, URSS) avant la découverte de la streptomycine, antibiotique encore utilisé à ce jour et qui transformera radicalement le traitement de la peste.
Le 20 juin 1894, Alexandre Yersin isole le bacille de la peste Yersinia pestis
Alexandre Yersin est mandaté par le gouvernement français pour s’occuper de l’épidémie de peste qui ravage le Yunnan en Chine en 1894. Sur place, et malgré la concurrence de l’équipe japonaise, il découvre l’agent responsable Yersinia pestis, qui porte son nom, et qu’il décrit ainsi : « de petits bâtonnets trapus, à extrémités arrondies ».